Plná krev, plazma, krvetvorné buňky, pupečníková krev… Víte, jaké složky „nejvzácnější tekutiny“ můžete darovat?
Plná krev, plazma, krvetvorné buňky, pupečníková krev… Víte, jaké složky „nejvzácnější tekutiny“ můžete darovat?
Je všeobecně známo, že dárcovství krve je velmi potřebné, protože pomáhá zachraňovat zdraví a životy. Kromě odběru plné krve lze ale darovat také její jednotlivé složky, jako je plazma, červené krvinky, krevní destičky či krvetvorné buňky. Jak tyto různé odběry probíhají, k čemu slouží a můžete se i vy stát dárcem?
Odběr plné krve: Darovaná krev se „rozebírá“ na složky
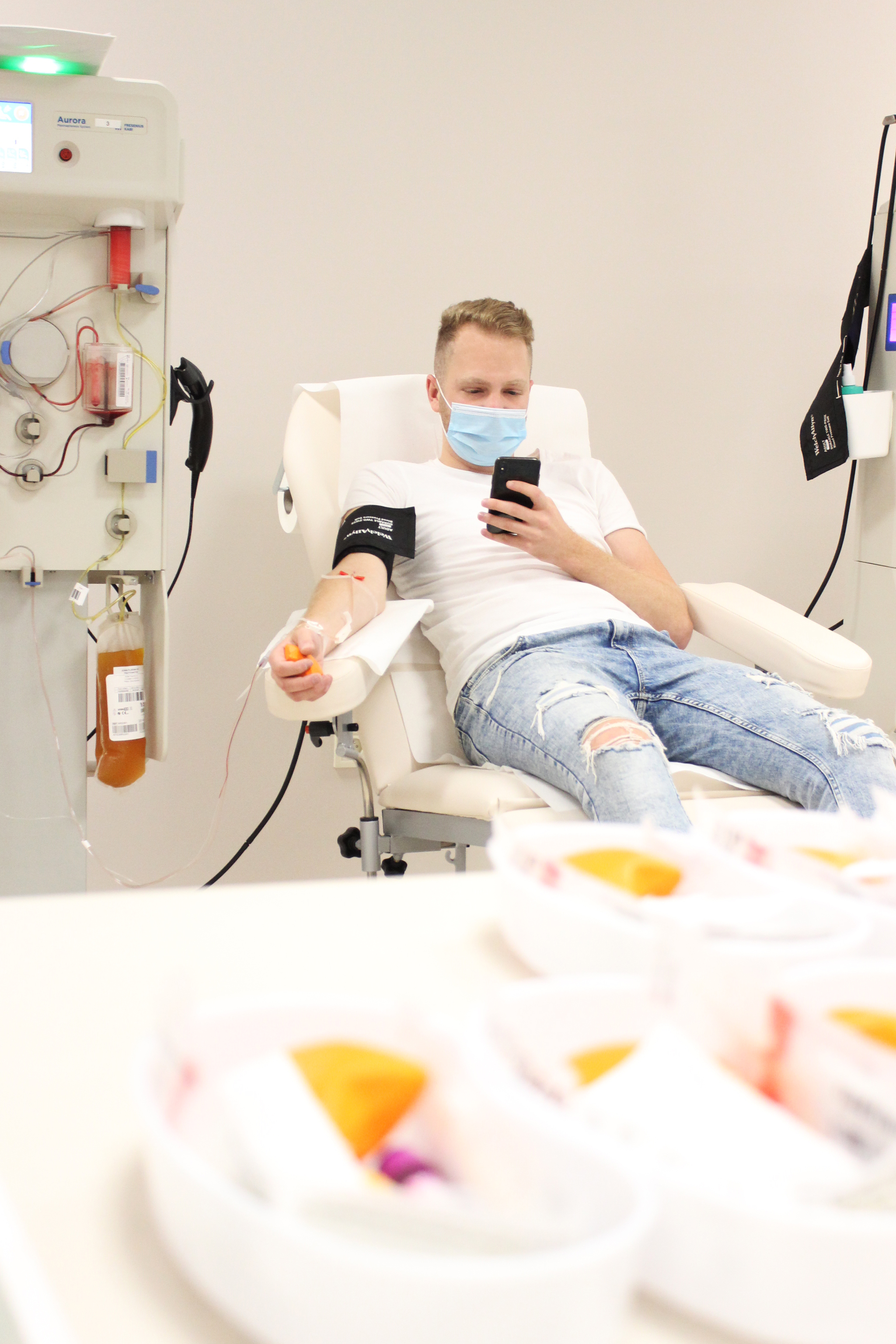
Patrně nejznámější je dárcovství plné krve, při němž se krev odebírá do speciálních (mezi sebou propojených) vaků, které obsahují protisrážlivý roztok a výživu pro červené krvinky (erytrocyty). „Vaky jsou samozřejmě sterilní a jsou uzpůsobeny pro následné zpracování plné odebrané krve na jednotlivé složky. Během odběru krve pomáhají speciální váhy, které jednak monitorují odebírané množství krve, průtok žilou a čas odběru, ale zejména kolébavým pohybem umožní mísení plné krve s protisrážlivým roztokem, který je ve vaku již přítomen,“ vysvětluje MUDr. Jana Zítková, lékařka plazmaferetického centra Amber Plasma.
Odběr plné krve trvá průměrně 10 minut, maximálně čtvrt hodiny. Poté se vaky uloží nejméně na 1 hodinu při pokojové teplotě. Tento čas umožňuje bílým krvinkám (leukocytům), aby mohly z krve odstranit eventuální patogeny, jako jsou bakterie, viry a podobně. Poté se vaky s plnou krví umístí do speciálních nádob, takzvaných kyvet, a ty do velkoobjemové centrifugy. „Během centrifugace dochází k oddělení červených krvinek (erytrocytů), plazmy a takzvaného buffy coatu, což je směs krevních destiček (trombocytů) a bílých krvinek (leukocytů),“ popisuje proces MUDr. Zítková.
Díky vyživujícímu roztoku, který je také přítomen v jednom z odběrových vaků a do kterého se oddělují červené krvinky po centrifugaci, je životnost erytrocytárního koncentrátu 42 dní od odběru při skladování při teplotě 2–4 °C. Oproti tomu plazmu lze použít až 36 měsíců po odběru, pokud je skladována při teplotě nižší než -25 °C. Odběry plné krve lze provádět u mužů nejdříve po 2 měsících, ale maximálně 5 odběrů za 12 měsíců. Ženy mohou darovat po 3 měsících, maximálně 4× za 12 měsíců. Odběry plné krve se provádějí pravidelně, pouze si jednotlivé transfuzní stanice aktualizují poptávku dle krevních skupin. K tomu slouží například krevní barometry, kde se aktualizuje potřeba darování určité krevní skupiny, aby nedocházelo k plýtvání. Obecně se nejméně využije krev krevní skupiny AB a naopak nejvíce se využije krev skupiny 0.
Erytrocytaferéza: Darovat červené krvinky je možné pouze dvakrát ročně
Kromě odběru plné krve, která se následně zpracovává na jednotlivé složky, lze metodou přístrojové aferézy odseparovat potřebnou složku už rovnou při odběru. Během takzvané erytrocytaferézy se odebírají pouze červené krvinky a ostatní složky se vrací do krevního oběhu dárce. „Při dvojité erytrocytaferéze lze odebrat během jednoho sezení 2 plnohodnotné jednotky vysoce kvalitního erytrocytárního koncentrátu,“ uvádí MUDr. Zítková.
Proč je dobré odebrat pouze červené krvinky? Tyto odběry jsou vhodné zejména pro získávání vzácnějších a potřebných krvinek, jako jsou erytrocyty univerzální skupiny 0 Rh negativní, ale i Rh pozitivní a vzácných kombinací dalších krevních antigenů. Dále je to pro účely autotransfúzí, kdy pacient sám sobě před plánovanou operací daruje krev, aby mohla být použita při zákroku a nahradila krevní ztráty. Také se tento odběr často provádí v rámci léčebného postupu u některých hematologicky nemocných pacientů, u nichž je potřeba odstranit nadbytek červených krvinek nebo železa.
Odběr trvá do 20 až 30 minut a darovat tímto způsobem je možné pouze 2× ročně v intervalu 6 měsíců (tento interval neplatí u pacientů).
Plazmaferéza: Darovat plazmu lze každých 14 dní
Plazma tvoří 50–55 % krve a obsahuje mimo jiné i důležité bílkoviny, z nichž se vyrábějí léky pro široké portfolium nemocí, například poruchy krve a její srážlivosti, imunodeficience, tedy poruchy imunity, a mnohé další. Pro nemocné jsou tyto léky často nenahraditelné, a protože potřebných látek, jako je imunoglobulin nebo koagulační faktor VIII či IX, je v odebrané plazmě obsaženo jen malé množství, je například pro léčbu jednoho pacienta s hemofilií na jeden rok potřeba až 1200 odběrů plazmy od dárců. Od chvíle odběru až po výrobu léků může uplynout 6–12 měsíců.
Množství odebrané plazmy vždy závisí na váze dárce. „Dospělému muži odebíráme obvykle 890 ml plazmy. Odebereme plnou krev, ze které přístroj oddělí plazmu. Zbytek krevních složek se následně vrací zpět do těla. Po skončení odběru doplníme do krevního oběhu dárce 250–500 ml fyziologického roztoku, který si můžete představit jako tekutinu obsahující základní ionty zhruba v podobné koncentraci, jako jsou obsaženy v krvi,“ nastiňuje průběh odběru MUDr. Richard Král, ředitel sítě plazmaferetických center Amber Plasma.
Dárcovství plazmy trvá 50–60 minut a darovat ji lze každých 14 dní, protože na rozdíl od plné krve se plazma v těle obnoví do 48 hodin. Prvodárcem se může stát každý člověk od 18 do 60 let v dobré zdravotní kondici a s váhou nad 50 kg.
Trombocytaferéza: Krevní destičky se odebírají „na objednávku“, protože mají životnost jen 5 dní
Stejně jako odběr krevní plazmy, provádí se i odběr krevních destiček (trombocytů) za pomoci speciálních přístrojů – separátorů. Dárci jsou odebrány pouze destičky s malým množstvím plazmy a ostatní krevní složky, tedy červené krvinky, bílé krvinky a většina krevní plazmy, se navracejí zpět do krevního oběhu dárce. Odběr trvá přibližně jednu hodinu a odebrané krevní destičky se v organizmu dárce obnoví v průběhu dvou dnů.
Pro dárce krevních destiček platí stejná pravidla jako pro dárce plazmy, navíc však musí mít sami v krvi dostatečný počet těchto krevních destiček, aby výsledný produkt byl účinný. „Transfuzní přípravky s trombocyty se vyrábějí na objednávku pro konkrétního pacienta a jejich životnost je pouhých 5 dnů, kdy jsou skladovány ve speciálních inkubátorech při teplotě 20–24 °C za pravidelného kývavého pohybu podložky, takzvaného čeření,“ vysvětluje MUDr. Zítková a dodává, že obvyklé intervaly odběrů jsou 4 týdny, přičemž minimální interval mezi odběry je 14 dní. Dárci jsou zváni podle potřeb pacientů 1–2 dny před odběrem.
Další možností, jak vyrobit trombocytární koncentrát, je využití již zmíněného buffy coatu, který „zbývá“ z plné odebrané krve po rozdělení na červené krvinky a plazmu. V tomto buffy coatu je velké množství krevních destiček, které se mohou využít pro léčbu pacientů. K výrobě jednoho směsného koncentrátu se používá buffy coat od 4–6 dárců stejné krevní skupiny, kdy se získají pouze krevní destičky. Je to speciální proces, za přísně sterilních podmínek, který umožní plné využití odebrané krve.
Odběr krvetvorných buněk: Ročně se provede 15 tisíc transplantací kostní dřeně
Odběr krvetvorných buněk se provádí většinou před plánovanou transplantací kostní dřeně. Tato léčba se využívá zejména u hematologických malignit, jako jsou akutní myeloidní leukemie, akutní lymfatické leukemie, non-Hodgkinské lymfomy, maligní lymfogranulomy a mnohé další.
V tomto případě darování přijde na řadu v případě, že budete vytipováni jako vhodný dárce. Dárce se hledá jak v rodině nemocného, tak v mezinárodních registrech. Podmínky ke vstupu do registru dárců kostní dřeně jsou: věk 18–35/40 let, dobrý zdravotní stav, žádné závažné onemocnění v minulosti, dárce nesmí trvale užívat léky (nepočítá se antikoncepce a léky na sezónní alergie) a jeho váha musí být vyšší než 50 kg. „V registrech je na celém světě 23 milionů lidí, transplantací se provede za rok cca 15 tisíc. Aby byla tato léčba úspěšná, závisí to hlavně na co nejvyšší podobnosti tzv. HLA znaků I. a II. třídy na bílých krvinkách mezi dárcem a příjemcem,“ uvádí MUDr. Jana Zítková.
Krvetvorné buňky se nacházejí zejména uvnitř kostí a méně v krvi. Jejich odběr lze proto provést dvěma způsoby. Tím prvním je přístrojový odběr z periferní krve, který se provádí ambulantně z loketní žíly a trvá asi 4 hodiny. Dárcovskému odběru předchází mobilizace růstovým faktorem, který se aplikuje jako podkožní injekce několik dní před odběrem, aby došlo k namnožení krvetvorných buněk a jejich vyplavení do periferní krve. Odběr se provádí v jednom až dvou sezeních, při vědomí dárce a není k němu zapotřebí celková anestezie. V současné době se jedná o častější způsob darování. Možný je však i odběr kostní dřeně punkcí z pánevní kosti. Jedná se o operační zákrok, který trvá asi 60 minut. V celkové anestezii se odebere několika vpichy punkční jehlou kostní dřeň a dárce stráví celkem 3 dny v nemocnici.
„Vlastní transplantace se provádí jednoduše. Krvetvorné buňky jsou podány do žíly podobně, jako se podává transfúze. Krvetvorné buňky si samy najdou místo v kostní dřeni, kde se usadí. Před transplantací je ale nutné pacienta připravit chemoterapií nebo celotělovým ozářením, aby se zničila nemocná kostní dřeň,“ dodává MUDr. Zítková.
Odběr pupečníkové krve: Vzácné kmenové buňky lze využít k obnově nemocné tkáně
Pupečníkovou krev můžeme nalézt v placentě a pupeční šňůře miminka a od běžné krve se liší tím, že kromě červených a bílých krvinek a krevních destiček se v ní nacházejí i kmenové buňky. Kmenová buňka se dá využít k pomoci při obnově nemocné tkáně, například při poškození kostní dřeně, a tím zachránit život nebo zmírnit průběh různých onemocnění, jako jsou maligní onemocnění krve (např. leukémie či lymfomy), poruchy krve, poruchy imunity, metabolické poruchy atd.
Pupečníková krev se odebírá hned po porodu do speciálního vaku a následně se uchovává pro pozdější využití. Banka pupečníkové krve ČR již činnost odběrů ukončila, proto se odběry provádějí zejména v případě, že jde o rodinu, kde se narodí k nemocnému dítěti sourozenec. Některé soukromé společnosti rovněž umožňují uschování pupečníkové krve pro případ, že by samotné dítě někdy v budoucnu kmenové buňky potřebovalo.
Odběr pupečníkové krve je zcela bezpečný pro miminko i pro matku. „Maminka si ale musí rozmyslet, zda chce raději krev uschovat v bance, anebo nechat dotepat pupečník. Právě dotepání pupečníku má řadu pozitivních vlivů, například usnadňuje novorozenci poporodní adaptaci či snižuje riziko chudokrevnosti. Je ovšem důležité si uvědomit, že když budeme odebírat pupečníkovou krev hned po porodu do sběrného sáčku, nemůže tím pádem proudit pupečníkem k dítěti. Kdybychom měli nabírat krev do sáčku pro uschování v bance pupečníkové krve až po dotepání pupečníku, přestane krev dostatečně proudit a už jí nelze nabrat dostatek – pak by bylo ve sběrném sáčku více koncentrátu než pupečníkové krve a nebylo by možné ji použít,“ vysvětluje MUDr. Markéta Matoušková, primářka gynekologicko-porodnického oddělení Nemocnice Slaný.
V říjnu si připomínáme světový týden plazmy: Proč vzrůstá poptávka po lécích z plazmy a komu dárci vlastně pomáhají?
Darování plazmy zachraňuje životy. Pokaždé, když dárce vejde do odběrového centra a vyhrne si rukáv, má to významný dopad pro život některého z nemocných, který potřebuje léky vyrobené z plazmy. Mezinárodní týden plazmy (International Plasma Awareness Week, IPAW) se proto zaměřuje na zvyšování povědomí o důležitosti této nenahraditelné tekutiny a oslavuje dobrovolné dárce jako hrdiny. Letos se konal od 7. do 11. října.
Organizace Plasma Protein Therapeutics Association (PPTA) a její členské společnosti pořádají Mezinárodní týden plazmy již od roku 2013. Asociace uvádí, že v nadcházejícím desetiletí se očekává, že stále více evropských pacientů bude potřebovat přístup k lékům získaným z plazmy. Osvětová akce je proto vzácnou příležitostí k informování veřejnosti o důležitosti léčivých přípravků z plazmatických bílkovin i o pacientech, kteří na ně spoléhají.
Plazmatické bílkoviny mají pro tělo velmi důležité funkce
Každý den se rodí lidé s nedostatkem plazmatických bílkovin. K těmto nedostatkům dochází, když tělo buď postrádá určité základní proteiny nacházející se v krevní plazmě, nebo má dysfunkční proteiny, často kvůli genetickým faktorům nebo jiným základním onemocněním. Tyto proteiny jsou životně důležité, protože pomáhají imunitnímu systému bojovat proti infekcím, zajišťují správné srážení krve, aby se zastavilo krvácení, a udržují tělo celkově zdravé. Pokud tyto bílkoviny chybí, jsou nedostatečné nebo nefungují správně, může to vést k vážným zdravotním problémům, jako jsou imunitní nedostatečnost, krvácivé poruchy, neurologické potíže, zánětlivá onemocnění a další závažné stavy. „Tyto bílkoviny mají specifickou funkci, kterou neumíme nijak uměle nahradit, ať už to jsou faktory krevního srážení, jež se začaly historicky využívat v léčbě jako první, či imunoglobuliny, jejichž význam nabývá v posledních letech na důležitosti. Víme, že existuje minimálně 150 různých imunodeficitů, tedy poruch imunity. Pokud bychom těmto pacientům imunoglobuliny nedodávali, jejich obranyschopnost bude velice snížená a infekce by pro ně mohly být i život ohrožující či smrtelné. Proto má plazma nezastupitelnou roli,“ popisuje MUDr. Jana Zítková, lékařka plazmaferetického centra Amber Plasma. Za posledních 10 let se používání imunoglobulinů téměř zdvojnásobilo. Při ročním nárůstu o přibližně 8 % se spotřeba imunoglobulinů zvýšila z 32 tun v roce 2009 na 60 tun v roce 2019.
Proč poptávka po plazmatických proteinech roste?
Průzkum Evropské komise (2014) ukazuje, že poptávka po derivátech plazmy roste přibližně o 6 % ročně. Plasma Protein Therapeutics Association uvádí šest základních důvodů, proč tomu tak je:
1. Zvýšila se přesnost lékařské diagnostiky.
2. Je odhaleno více lidí se vzácnými onemocněními.
3. Nové klinické důkazy ukazují přínosy léků vyrobených z plazmy.
4. Větší informovanost pomáhá včasné diagnostice vzácných stavů.
5. Pacienti žijí déle a zdravěji než kdykoli předtím – o to déle ale potřebují léčbu.
6. Lékařský výzkum nachází pro léky vyrobené z krevní plazmy nové využití.
Minimálně 40 % plazmy se musí do Evropy dovážet
Podle odhadů jen v Evropě žije více než 300 tisíc pacientů, kteří pravidelně užívají léky vyrobené z krevní plazmy a bez těchto léků se neobejdou. Bohužel však Evropa není v dodávkách plazmy soběstačná a nárůst spotřeby léků z plazmy nezvládne pokrýt. „V Evropě jsou de facto čtyři hlavní státy, které plazmu produkují a Česká republika je jedním z nich. Dále je to Německo, Rakousko a Maďarsko. Poptávka není dostatečně pokryta a minimálně 40 % plazmy, z níž se léky vyrábějí, se do Evropy proto dováží ze Spojených států,“ vysvětluje MUDr. Zítková. Uvedené čtyři země jsou hlavními dodavateli plazmy, protože zde existují kromě veřejných transfúzních stanic a odběrových míst také soukromá plazmaferetická centra. Organizace Plasma Protein Therapeutics Association proto apeluje: „Aby země EU udržely krok s rostoucí klinickou potřebou léčivých přípravků získaných z plazmy, měly by zvážit převzetí osvědčených postupů z Rakouska, Česka, Německa a Maďarska. Tyto země ukázaly, jak může fungovat model koexistence veřejného a soukromého sektoru, který zvyšuje dostupnost plazmy pro výrobu léčivých přípravků.“
5 onemocnění, která se léčí léky z plazmy
Existuje celá řada konkrétních onemocnění, která se léčí léky z krevní plazmy. Patří mezi ně například tyto:
• Primární imunodeficientní onemocnění (PID) způsobené chybějícími nebo špatně fungujícími imunoglobuliny. Pacienti trpí na těžké, přetrvávající a opakující se infekce.
• Hemofilie, kde je příčinou chybějící nebo špatně fungující bílkovina srážecího faktoru. Tělo nedokáže regulovat krvácení a často dochází i k poškození kloubů.
• Deficit alfa-1 antitrypsinu může vést ke vzniku plicního emfyzému, takzvané rozedmě plic.
• Chronická zánětlivá demyelinizační polyneuropatie je vzácné neurologické onemocnění. Jedná se o autoimunitní poruchu, při níž dochází ke slabosti a potížím s koordinací, bez léčby může dojít až k invaliditě.
• Hereditární angioedém (HAE) je způsoben chybějícím nebo špatně fungujícím C1 – inhibitorem. Projevuje se otoky na různých částech těla, pokud k nim dojde například v oblasti krku, může dojít k ucpání dýchacích cest a udušení.
Na roční léčbu je potřeba až přes tisíc odběrů
Díky dárcům krevní plazmy mohou pacienti trpící těmito nemocemi vést mnohem kvalitnější život a často jim užívání léků z plazmy život zachrání. Pro roční léčbu je však zapotřebí velké množství odběrů. Například na roční léčbu jednoho pacienta s hemofilií je třeba více než 1200 odběrů plazmy, pro jednoho pacienta s deficitem ALFA-1 více než 900 darování plazmy a na jednoho pacienta s primárním imunodeficitem více než 130 darování. Objem odebrané plazmy při jednom odběru se pohybuje v rozmezí 650 až 890 ml a závisí zejména na váze dárce, přičemž bílkoviny jako je albumin, globulin či koagulační faktory tvoří pouhých 7 % z tohoto objemu. Navíc celkově může cesta léků od odběru plazmy přes výrobu až po podání nemocnému trvat 6–12 měsíců a nemocní potřebují mít zajištěno pravidelné dodání léků. Každý dárce je tedy velmi potřebný. „Prvodárcem se může stát zdravý člověk od 18 do 60 let, pravidelní dárci mohou darovat až do 65 let. Podmínkou je váha nad 50 kilogramů a zdravotní pojištění uzavřené na území EU. Odběr trvá obvykle 45 až 60 minut a darovat lze v České republice každé dva týdny,“ doplňuje informace o darování MUDr. Richard Král, ředitel plazmaferetických center Amber Plasma.
